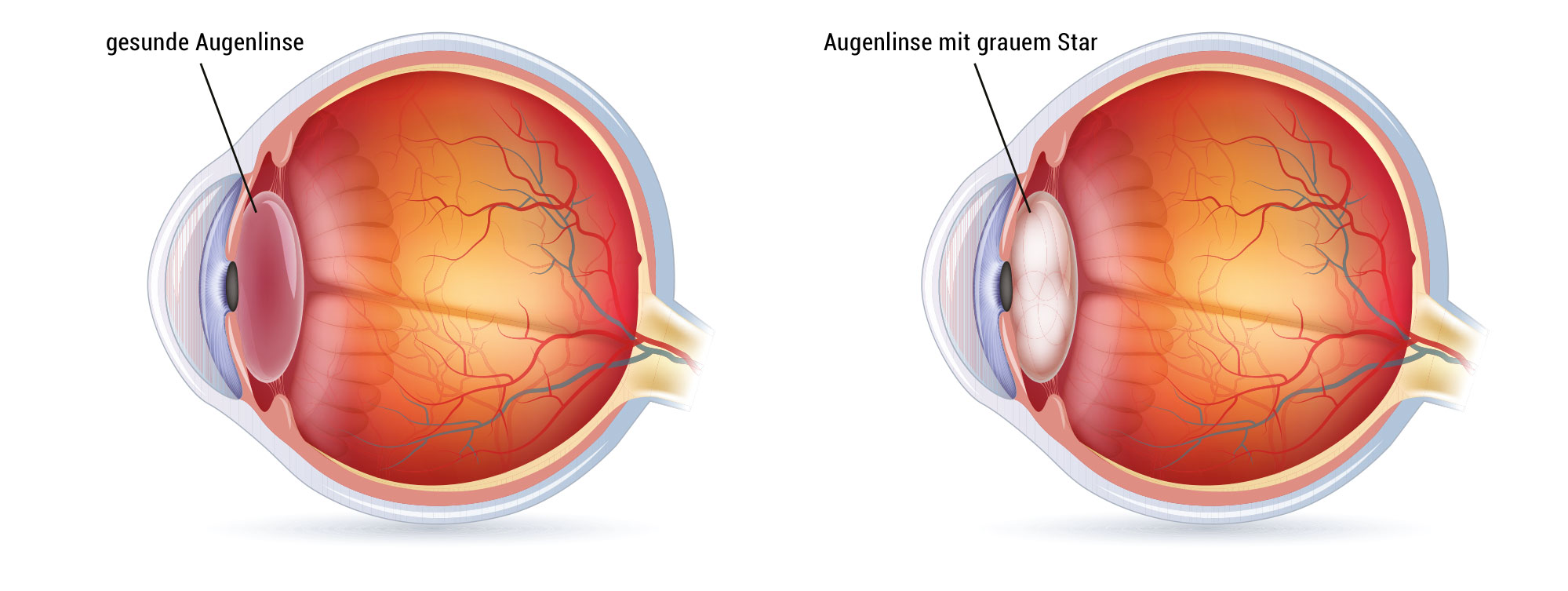
Der Graue Star, auch Katarakt genannt, ist eine Eintrübung der ursprünglich klaren Augenlinse. Das Sehvermögen nimmt dadurch stetig ab. Es wirkt als würde man durch einen leichter Schleier sehen, der mit der Zeit immer dichter wird. Meist besteht auch eine Blendungsempfindlichkeit. Der Graue Star kann verschiedene Ursachen haben – am Häufigsten ist die altersbedingte Linsentrübung. Er kann aber auch die Folge von Augenfehlbildungen und -verletzungen oder Stoffwechselerkrankungen sein. Mittels einer Operation lässt sich der Graue Star gut therapieren. Unbehandelt führt ein Grauer Star immer zur Erblindung.
Welche Formen und Stadien vom Grauen Star gibt es?
Es gibt verschiedene Formen von Grauem Star.
- Cataracta corticalis (Rindenstar)
Als Rindenstar bezeichnet man die altersbedingte Trübung der äußeren Schichten der Augenlinse. Im fortgeschrittenen Stadium sieht man die gräuliche Verfärbung der Linse. Damit einher geht eine Einschränkung des Nah- und Sehvermögens. - Cataracta subcapsularis posterior (subkapsulare hintere Rindentrübung)
Bei der subcapsularen hinteren Linsentrübung befindet sich eine dünne Flüssigkeitsschicht subkapsulär unter dem hinteren Linsenanteil. Die Sicht ist bei Dämmerung besser als bei Tageslicht. - Cataracta nuclearis (Kernstar)
Der Kernstar ist auch eine altersbedingte Form vom Grauen Star, bei der sich der zentrale Teil der Augenlinse verhärtet und gelblich-braun verfärbt.
Die unterschiedlichen Formen können auch gleichzeitig auftreten.
Es gibt zudem verschiedene Stadien des Katarakts, welche Schritt für Schritt in einander übergehen:
- Beginnender Katarakt
Es liegt erst eine geringfügige Trübung der Linse vor. - Fortgeschrittener Katarakt
Es liegt eine deutliche Trübung der Linse vor. - Prämaturer Katarakt
Es liegt eine bereits weitvorangeschrittene Linsentrübung vor. - Maturer „reifer“ Katarakt
Es liegt sowohl eine Rinden- als auch noch viel mehr eine Kerntrübung vor. - Hypermaturer „überreifer“ Katarakt“
Der weiche Teil der Linse ist absorbiert, die Linsenkapsel geschrumpft, wodurch die Gefahr auf eine Glaukom-Erkrankung (siehe Glaukom bzw. Grüner Star) erhöht ist.
Was passiert, wenn man am Grauen Star erkrankt?
Je nach Stadium verursacht Grauer Star unterschiedliche Symptome. Am Anfang der Grauen Star-Erkrankung verschlechtert sich das Sehen und Betroffene werden zunehmend blendempflindlich. Es entsteht eine Art „Nebel“ in der Mitte des Gesichtsfeldes, durch welchen Gegenstände unscharf bzw. verschleiert werden. Dieser „Nebel“ wird mit der Zeit immer dichter und dichter und breitet sich unbehandelt auf das gesamte Gesichtsfeld aus. Kontraste, Konturen und Farben verblassen zunehmend und verschmelzen miteinander. Die räumliche Wahrnehmung und damit einhergehend auch die Orientierungsfähigkeit verschlechtern sich. Mit zunehmendem Verlauf der Erkrankung, können die Symptome den Alltag der Betroffenen stark belasten. Deutliche Blendempfindlichkeit (bei hellem Sonnenlicht), schlechte Hell-Dunkel-Wahrnehmung , unklare optische Wahrnehmung und eingeschränktes räumliches Sehen (beim Autofahren) oder auch Anstrengung beim Fernsehen oder Lesen treten dann gehäuft auf. Ein Grauer Star in spätem Stadium schränkt die Sehleistung so dramatisch ein, dass er einer Erblindung gleich kommt und ein normales Leben im Alltag fast unmöglich macht.
Wie erkrankt man an Grauem Star?
Eine Linsentrübung tritt in der Regel erst mit zunehmendem Alter auf, kann sich bereits auch früher entwickeln. Der typische Altersstar ist die häufigste Form und bildet sich über Jahre aus, in seltenen Fällen auch in wenigen Monaten, abhängig von der Form des Grauen Stars.
Die genaue Ursache von Grauem Star ist häufig unbekannt. Faktoren können regelmäßige und ungeschützte Aussetzung des Auges von Strahlung (insbesondere UV-Strahlung), eine Reaktion auf die Medikamente (z.B.: bei Diabetes mellitus-Erkrankung vor allem durch die Einnahme von Cortison), Traumata und Augenverletzungen, Drogen, Röteln während der Schwangerschaft, Starkstromeinwirkung und Blitzschlag, Weißflechtenkrankheit (Vitiligo), aber auch starkes Rauchen sein.
Wie wird der Grauer Star festgestellt/diagnostiziert?
Ein ausführliches Gespräch zwischen Patient und Arzt zur Erhebung der Krankengeschichte (med. Anamnese) ist die Basis. Dabei werden eventuell bestehende Grunderkrankungen eruiert und unter anderem wird auch nach genauen Symptomen gefragt.
Mittels verschiedener Augenuntersuchungen wird ein Vorliegen von Grauem Star festgestellt. Bei der augenärztlichen Untersuchung mit der Spaltlampe kann die Strukturveränderung der Linse, welche bei Grauem Star vorliegt, festgestellt werden. Diese Strukturveränderung sieht der Augenarzt auch bereits in einem frühen Stadium, wenn die Linsentrübung bzw. Verfärbung noch nicht besonders stark und mit freiem Auge noch nicht sichtbar sind. Ein Allgemeiner Sehtest ist der erste wichtige Parameter zur Beurteilung des Schweregrades der Linsentrübung. Ebenso kann ein sogenannter Brückner-Test durchgeführt werden, bei welchem das Auge durchleuchtet wird, und somit Aufschluss über eine Linsentrübung gibt.
Wie wird der Graue Star behandelt?
Einzig durch eine Operation kann Grauer Star effektiv behandelt werden.
- Mikrochirurgische Kataraktoperation
Dabei entfernt der Arzt die trübe Linse und ersetzt diese durch eine künstliche Linse. Vor der Operation wird die passende Linsenstärke berechnet, mittels Messung der Augenlänge und Brechkraft der Hornhaut durch ein Ultraschallgerät. Heutzutage wird nicht mehr zwingend die ganze Linse entfernt, sondern nur Rinde und Kern der Linse, die seitliche und hintere Augenkapsel im Auge wird belassen. Die künstliche Linse verbleibt lebenslang im Auge und muss nicht nach einiger Zeit ausgetauscht werden. Die Operation selbst ist schmerzlos und erfolgt mikrochirurgisch.
Die Kunstlinsen können nach Implantationsort aber auch nach refraktiven (lichtbrechenden) Eigenschaften eingeteilt werden. - Multifokale Linsen
Diese Linsen ermöglichen durch unterschiedliche Lichtbrechung und mehrere Brennpunkte eine nahezu Brillenfreiheit. Das bedeutet, dass die PatientInnen nach der Operation nur mehr in seltenen Fällen (zB kleine Schrift, schlechte Beleuchtung) auf das Tragen einer Brille angewiesen sind. Als Nachteil sei zu erwähnen, dass zunächst Halos (Lichtringe) um Lichtquellen sichtbar sind. Diese Halos vergehen aber zumeist in den ersten 6 Monaten nach der Operation. Die Multifokallinsen stellen bezüglich der Lebensqualität die Optimalversorgung dar, jedoch sind nicht alle Augen für diese Linsen geeignet. Zudem ist in Österreich die Versorgung mit solchen Linsen nicht als Kassenleistung vorgesehen, daher müssen PatientInnen mit Wunsch nach einer solchen Linse die Operation privat zahlen, die Rechnung kann jedoch nachher bei der Krankenkasse und Zusatzvericherung eingereicht und somit ein Teil der Kosten rückerstattet werden. Bei einer ausführlichen Untersuchung kann ich Sie bezüglich der Versorgung mit solchen Linsen gerne beraten. - Linsen mit erweitertem Fokus (EDoF)
Diese Linsen generieren einen gestreckten Brennpunkt, somit kann man in der Ferne und in der Zwischendistanz gut ohne Brille sehen. Daher wird zumeist nur mehr eine Lesebrille benötigt. Störende Phänomene wie Halos sollten bei diesen Linsen nicht auftreten, aber eine Brillenfreiheit kann auch nicht erreicht werden. - Monofokale Linsen
Diese Linsen besitzen einen einzigen Brennpunkt. Man muss sich also vor der Operation entscheiden, in welcher Distanz man scharf sehen möchte. Zumeist ergibt sich die Antwort aus dieser Frage aus den Brillenwerten, die die PatientInnen vor der Operation haben, in seltenen Fällen kann man sich die Distanz tatsächlich „aussuchen“. Die optische Qualität und die Abbildungsqualität dieser Linsen sind sehr gut, jedoch muss immer auch nach der Operation noch eine Brille getragen werden, entweder – vereinfacht gesagt - für die Ferne oder für die Nähe.
Je nach Implantationsort werden unterschiedliche Kunststoff-Linsen eingesetzt:
- Vorderkammerlinsen (VKL)
Werden in die vordere Augenkammer, also vor der Regenbogenhaut, eingesetzt und mittels zweier Bügel auf der Regenbogenhaut befestigt. Sie werden allerdings nur noch selten eingesetzt, da diese Grünen Star oder eine Trübung der Hornhaut verursachen können. - Hinterkammerlinsen (HKL)
Diese Linsen werden in den Kapselsack eingesetzt, welcher sich hinter der Regenbogenhaut befindet. Ist kein eigener Kapselsack mehr vorhanden, wir die künstliche Linse mit zwei Nähten an der Regenbogen- oder Lederhaut des Auges befestigt. - Irisgetragene Linsen (Iriscliplinsen)
Werden mit kleinen Bügeln direkt an der Regenbogenhaut befestigt. Dabei kann es zu Hornhautverletzungen kommen, weshalb auch diese Linsen nicht standardmäßig verwendet werden.
Gibt es Risiken und Komplikationen bei der Operation?
Risiken und Komplikationen bei diesem Eingriff sind sehr selten, können aber natürlich eintreten.
- Eintrübung der hinteren Linsenkapsel
Die häufigste Nebenwirkung ist eine Eintrübung der hinteren Linsenkapsel, auf auch „Nachstar“ genannt. Damit ist gemeint, dass die hinteren Anteile der verbliebenen Linsenkapsel sich trüben. Dies passiert bei jungen Menschen häufiger als bei älteren. Mittels Laserbehandlung, einer YAG-Kapsulotomie, lassen sich diese getrübten Linsenanteile mit minimalem Risiko rasch entfernen. - Bakterielle Infektion
Sehr selten gelangen Bakterien ins Innere des Auges und lösen Entzündungen aus. Im schlimmsten Fall kann das betroffene Auge dadurch erblinden. Daher muss eine Sehverschlechterung nach einer Linsenoperation sofort durch einen Augenarzt begutachtet werden. - Blutungen
Bei bzw. während der Operation kann es zu einem Druckanstieg im Auge kommen, welcher dazu führen kann, dass Blutgefäße platzen. Blutungen innerhalb des Auges (med. intaokulär) oder der Kapsel (intrakapsulär) können die seltene Folge sein. - Hornhautkrümmung
Bei der extrakapsularen Operation bewirkt der damit verbundene Schnitt eine etwas stärkere Krümmung der Hornhaut. Diese bildet sich aber in der Regel innerhalb weniger Wochen nach der Operation von selbst zurück. - Kapselriss
Davon spricht man, wenn während der Operation die hintere Kapsel reißt. Hinter der Augenlinse befindet sich der Glaskörper, welcher mittels seiner dursichtigen, gelartigen Massen die Netzhaut gegen ihre Unterlage. Durch den Kapselriss kann die Glaskörpersubstanz entweichen und die Netzhaut droht sich abzulösen.
Welche Behandlung ist nach der Operation erforderlich?
Nach der Operation wird das behandelte Auge mit einem Salbenverband abgedeckt. Erfolgt die Behandlung ambulant kann der Patient nach einer gewissen Überwachungsphase wieder nach Hause – unmittelbar nach der Operation dürfen Sie selbst nicht Auto fahren. Klären Sie bitte die Einnahme von Medikamenten vor der Operation ab.
So lange das behandelte Auge mit einem Verband abgedeckt, die Operationswunde aber noch nicht verheilt ist, gilt Vorsicht beim Duschen und Waschen – das Auge sollte nicht mit Seife in Kontakt kommen.
Sport (Radfahren, Schwimmen, Tauchen), Saunabesuche und andere körperliche Anstrengungen, sowie Tätigkeiten bei denen viel Staub oder Schmutz anfällt, sollten in der ersten Zeit nach der Operation vermieden werden. Fernsehen und Lesen geht meist nach einer Woche Schonzeit schon wieder.
Ihre Brille können Sie zu meist vier bis sechs Wochen nach der Operation anpassen lassen. Früher ist dies noch nicht ratsam, da sich das Auge erst an die neue/künstliche Linse gewöhnen muss.